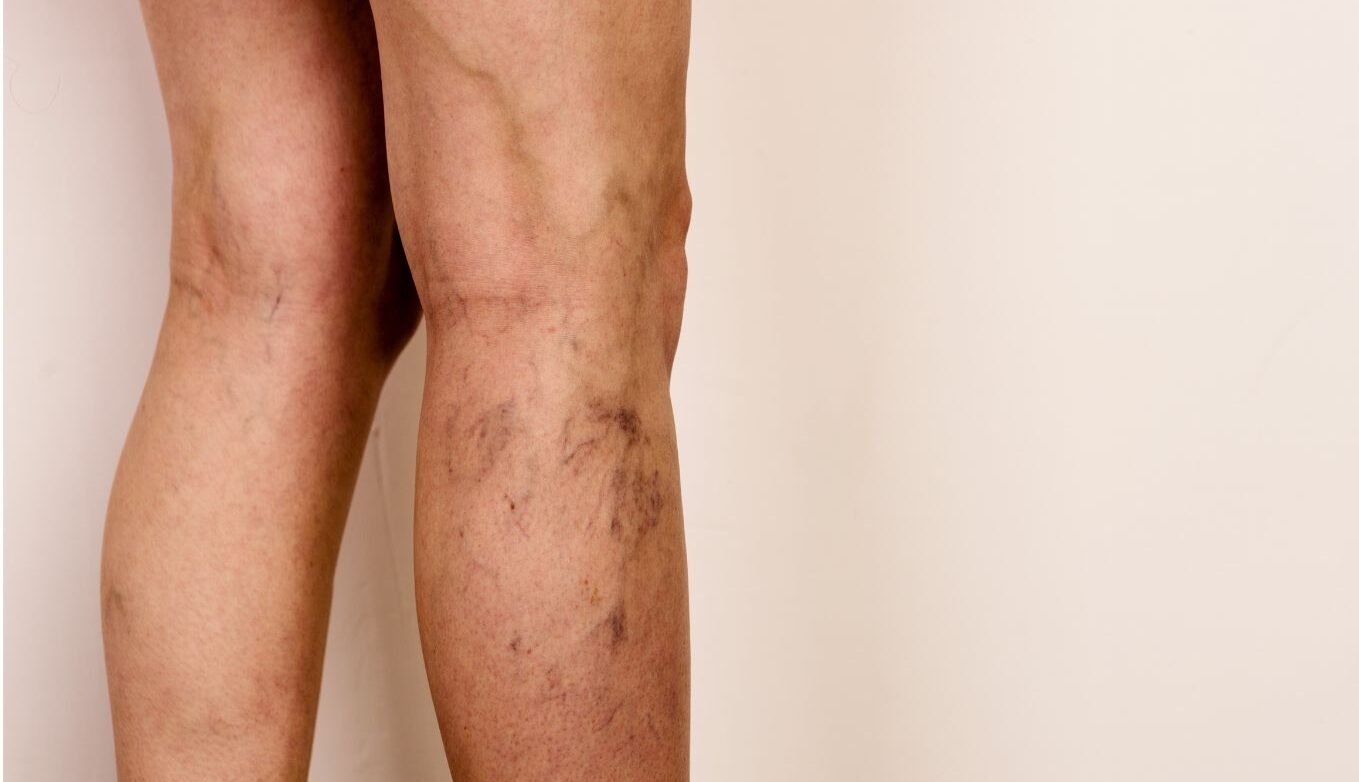
El síndrome postrombótico (STP) es la complicación común a largo plazo después de una trombosis venosa profunda (TVP). En ocasiones, la trombosis se cura sin dejar rastro, pero otras veces las venas dañadas, más estrechas o incluso bloqueadas, lo que provoca que la sangre que retorno de las piernas no circule bien y se acumule. Se estima que aproximadamente la mitad de los pacientes con TVP en venas iliacas o femorales comunes desarrollarán un síndrome postrombótico, que puede tardar meses o años en aparecer, pero una vez establecido provoca síntomas que van desde una hinchazón persistente difícil de tratar o, incluso, úlceras en las piernas que son difíciles de curar.
“El dolor crónico en las piernas tanto en reposo como al caminar, de intensidad variable y cambiante, es causa de una importante pérdida de calidad de vida en estos pacientes, que a la larga puede inducir cambios psicológicos y condicionar sus hábitos de vida. La incapacidad laboral de larga duración es habitual en estos pacientes. La imposibilidad de realizar deporte, caminar medias distancias o llevar una vida social normal son otras de las consecuencias que se ven en el SPT que, además, supone un gasto importante para el sistema sanitario”, explica el doctor José Urbano, miembro de la Sociedad Española de Radiología Vascular e Intervencionista (SERVEI).
Tratamiento para el síndrome postrombótico
Hasta la fecha, el tratamiento habitual para el abordaje del síndrome postrombótico es el uso permanente de medias de compresión, los fármacos anticoagulantes, el calzado ancho y deformable, la elevación de los miembros inferiores, los analgésicos y las curas periódicas para aquellos que desarrollan ulceras en las pantorrillas.
Sin embargo, un estudio reciente publicado en la prestigiosa revista The New England Journal of Medicine y presentado en primicia en el último Congreso de la Sociedad Americana de Radiología Intervencionista, que tuvo lugar en Toronto entre los días 11 y 15 de abril, ha demostrado que el tratamiento endovascular con angioplastia y stent de las venas iliacas lesionadas después de una TVP puede mejorar la calidad de vida de los pacientes e, incluso, curar el síndrome postrombótico.
En el estudio, los autores compararon el tratamiento estándar mediante anticoagulación y medias de compresión frente al nuevo tratamiento que, además de anticoagular al paciente, le ofrece la reconstrucción endovascular de las venas lesionadas u obstruidas por una TVP previa. Los buenos resultados conseguidos con esta última opción aportan un nivel de evidencia científica 1-A a la recanalización con stent de aquellas venas iliacas o venas cava inferiores que están crónicamente obstruidas y que son la causa del síndrome postrombótico severos.
“Este estudio supone sin duda una revolución para el tratamiento de los pacientes que de forma cónica padecen un SPT a los que hasta ahora no se les daba ninguna solución efectiva más allá de paliar los síntomas. Estos pacientes ahora podrán ser tratados de manera endovascular mejorando su calidad de vida, resolviendo su cuadro de dolor crónico y devolviendo a los pacientes a una vida laboral y social activa”, reflexiona el radiólogo vascular e intervencionista del Hospital Universitario Ramón y Cajal de Madrid.
En qué consiste la recanalización con stent
Según el doctor Urbano, éste es un tratamiento “delicado” que se realiza a través de una punción en la piel, sin realizar ninguna incisión al paciente, que está bajo anestesia general y con medicación anticoagulante intravenosa. “Guiándonos por rayos X vamos introduciendo un catéter a través de la zona obstruida de la vena iliaca. Una vez que hemos atravesado la obstrucción, a través de ese catéter introducimos diferentes herramientas que aspiran el trombo, dilatan la vena obstruida y finalmente permiten su reconstrucción mediante el empleo de stents específicos para este territorio”, explica.
Como añade el experto, se trata de un tratamiento que algunos servicios de radiología vascular e intervencionista ya realizaban de manera regular durante los últimos años, pero que, como reconoce, hasta ahora era considerado “experimental” por la mayoría de los especialistas. El nuevo nivel de evidencia científica conseguido por el estudio presentado en Toronto, según el portavoz de la SERVEI, elimina esa etiqueta de “experimental” y refuerza los resultados que ya se observaban en la práctica clínica: la mejoría sintomática de los pacientes y, en numerosos casos, la curación del SPT. “El paciente retoma su actividad laboral, deportiva y social e, Indirectamente, también suele haber una mejoría sicológica en los pacientes tratados”, añade.