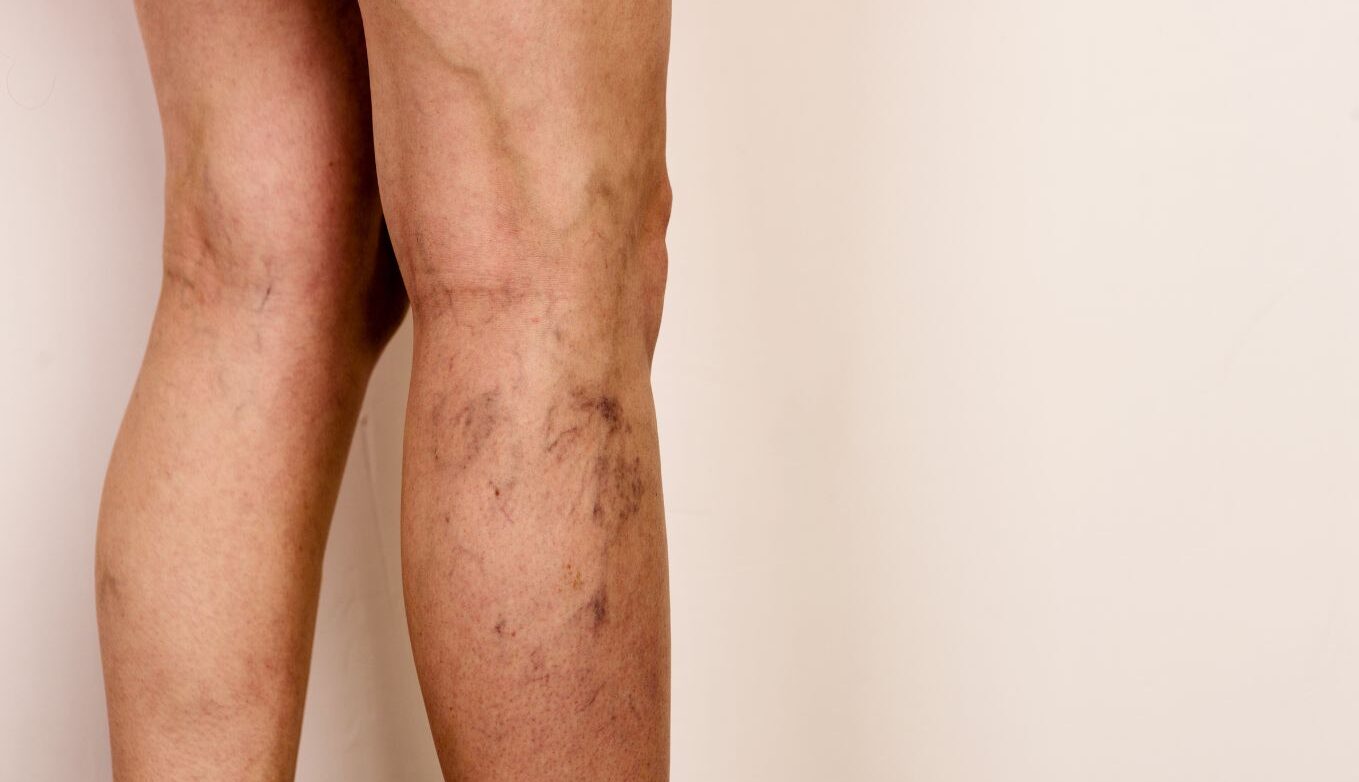
Probablemente por su frecuencia y visibilidad, las varices más conocidas son las de las piernas. Sin embargo, las varices, que son venas dilatadas que no son capaces de cumplir con su función (devolver la sangre al corazón), se pueden desarrollar en cualquier zona del cuerpo y ser causa de dolor. Un ejemplo paradigmático lo constituye el síndrome de congestión pélvica, que se caracteriza por la presencia de varices en la zona pélvica y por síntomas como el dolor o sensación de pesadez en la región.
Al igual que ocurre con las varices de las piernas, el dolor empeora con los periodos largos de bipedestación y sedestación en los que las venas incompetentes presentan mayor dilatación debido a la posición. Por esta razón, el dolor es generalmente mayor al final del día y prácticamente inexistente después del descanso nocturno. Además, suele acentuarse los días anteriores y durante la menstruación y es especialmente intenso después del coito. Otros síntomas con los que puede manifestarse son el dolor lumbar o tipo ciático y los síntomas urológicos como la incontinencia urinaria en situaciones de estrés o la incomodidad o dolor durante la micción.
“Se conoce que aproximadamente el 15% de las mujeres entre los 20 y los 50 años presentan varices pélvicas y que hasta el 60% de estas mujeres desarrollarán algún tipo de síntoma”, afirma la doctora María Sánchez Ballestín, miembro de la Sociedad Española de Radiología Vascular e Intervencionista (SERVEI), que no obstante estas cifras señala que el síndrome de congestión pélvica es una de las patologías “más infradiagnosticadas” que existen: “Probablemente la mayor causa de este infradiagnóstico sea el desconocimiento de su existencia por parte de los profesionales sanitarios (médicos, fisioterapeutas, matronas…). También, por otro lado, la gran prevalencia de las varices pélvicas en las mujeres, lo que seguramente lo convierte en un hallazgo poco relevante, al que se tiende a restar importancia dado que muchas de las pacientes con varices pélvicas no presentan síntomas”.
Los síntomas se pueden confundir con otros procesos ginecológicos, especialmente con la endometriosis. De hecho, como explica la doctora Sánchez Ballestín, la mayoría de las pacientes con este tipo de dolores son derivadas acertadamente a Ginecología por sospecha de enfermedad ginecológica. “Sólo podemos acusar a las varices de ser las causantes de todos los síntomas si antes hemos descartado que no haya otra patología ginecológica, digestiva o urológica subyacente. El problema se produce cuando no se detecta ninguna de esas patologías y la paciente queda sin diagnóstico o mal diagnosticada”, afirma la portavoz de la SERVEI, que destaca que la falta de diagnóstico hace todavía más dolorosa la situación para muchas pacientes: “Van de especialista en especialista sin solución y algunas incluso son derivadas a psiquiatría dando como única explicación a su dolencia el estrés. Muchas no pueden realizar deporte porque los esfuerzos abdominales hacen aparecer o incrementan el dolor y limitan su actividad diaria, no disfrutan de su tiempo libre y se sienten frustradas por no poder desarrollar una vida más activa siendo mujeres jóvenes y sanas”.
La embolización mejora todos los síntomas en las pacientes
El diagnóstico precoz del síndrome de congestión pélvica es importante porque cuanto antes se obtenga éste, menos varices a tratar tendrá la paciente y más sencilla será la intervención. Para la doctora María Sánchez Ballestín, sin embargo, en el caso de esta patología, la importancia del diagnóstico precoz no radica tanto en el incremento de la complejidad de la intervención por retraso diagnóstico como en “los años de pérdida de bienestar” que sufren las pacientes por falta de diagnóstico y tratamiento: “Son pacientes en edad laboral, jóvenes, generalmente con cargas familiares, que conviven con un dolor intenso durante años, lo que afecta a su rendimiento a todos los niveles, su calidad de vida y su relación de pareja. No hay que olvidar que uno de los síntomas clásicos de esta patología es el dolor con las relaciones sexuales”.
Aunque existen medicamentos que pueden disminuir el dolor y que deben ser el primer escalón en el tratamiento, hoy en día, señala la experta, el tratamiento más eficaz y recomendado es la embolización de las varices pélvicas, que pasa por la introducción de material que ocluye y cierra las venas patológicas. Este tratamiento se incluye dentro de las conocidas como terapias endovasculares, que permiten el acceso a un vaso sin necesidad de una intervención abierta. “La radiología vascular intervencionista reúne todo el conocimiento de esta patología y tiene las habilidades endovasculares para tratarla. Navegamos por dentro de las venas con la ayuda de catéteres usando como guía los Rayos X e introducimos el material de forma precisa en las venas patológicas”, explica la doctora, que añade que se trata de una intervención de apenas una o dos horas de duración que no precisa anestesia general (solo anestesia local en el punto de acceso venoso elegido, generalmente en cuello, brazo o ingle) y que se puede realizar de forma ambulatoria o con un ingreso hospitalario de unas horas de duración.
Aproximadamente el 75% de las pacientes sometidas a embolización de las varices pélvicas experimentan mejoría de todos sus síntomas en los dos meses posteriores a la intervención y siguen mejorando progresivamente en los meses siguiente. Además, existe posibilidad de repetir la intervención en caso de recidiva o de ausencia de mejoría de los síntomas, tras descartar antes que no sean otras las causas del dolor. “En general se trata de una intervención con escaso riesgo para la paciente y que repercute de forma muy beneficiosa en la calidad de vida de las mujeres que sufren síndrome de congestión pélvica”, concluye la doctora.